La jaunisse, ou l’ictère, est une décoloration jaunâtre de la peau, des conjonctives de l’œil (blanc des yeux) et des muqueuses par le pigment bilirubine. Le terme « jaunisse » dérive du mot français jaune. La bilirubine est un pigment jaune-orange présent dans la bile, une substance produite par le foie. La bilirubine est produite lorsque le foie décompose les vieux globules rouges. La bilirubine circule dans le sang sous deux formes : indirecte (ou libre) et directe (ou conjuguée). La jaunisse survient habituellement lorsque la teneur en bilirubine dans le sang dépasse des concentrations de 2,5-3 mg/dL. La jaunisse chez les adultes peut être causée par une variété de maladies bénignes ou très graves.
Voici 10 causes de jaunisse chez les adultes…
1. Anémie hémolytique
L’anémie hémolytique est une maladie qui entraîne la destruction prématurée des globules rouge sanguin. L’espérance de vie d’un globule rouge normal est d’environ 120 jours. Le terme « anémie » fait habituellement référence à un nombre décru de globules rouges dans le sang. Il peut également faire référence à des niveaux faibles d’hémoglobine, une protéine qui permet aux globules rouges de transporter l’oxygène. L’anémie hémolytique est caractérisée par un niveau accru de bilirubine libre dans le sang.
La cause de l’anémie hémolytique peut varier et peut être héritée ou acquise. Les causes héritées d’anémie hémolytique incluent des maladies héréditaires comme le déficit en glucose-6-phosphate déshydrogénase (favisme, le déficit en enzyme le plus commun chez l’être humain), la sphérocytose héréditaire (défaut dans les protéines des membranes des globules rouges), la drépanocytose (hémoglobine anormale dans les globules rouges). Les causes acquises d’anémie hémolytique peuvent inclure des médicaments comme le paracétamol, la pénicilline et les contraceptifs oraux, les infections comme la malaria et les maladies auto-immunes comme le lupus.
2. Hépatite
L’hépatite fait référence à une inflammation du foie. Les causes communes des hépatites incluent des infections virales (hépatites A, B, C, D et E), l’abus chronique d’alcool et les maladies auto-immunes. L’hépatite peut entraîner une augmentation des deux formes de bilirubine. Les hépatites A et E sont typiquement causées par l’ingestion d’aliments ou d’eau contaminés. Les hépatites B, C et D surviennent habituellement par contact avec des fluides corporels infectés.
L’abus chronique d’alcool augmente le risque de développer une hépatite alcoolique. Le lien entre l’alcool et l’hépatite est complexe. Tous les gros buveurs ne développent pas d’hépatite alcoolique, et la maladie peut se développer chez des individus qui boivent modérément. L’hépatite auto-immune survient lorsque le système immunitaire du corps considère le foie comme un agent étranger et produit des anticorps pour l’attaquer. Il existe deux types d’hépatites auto-immunes, le type I et le type II. Les hépatites auto-immunes partagent des traits avec d’autres maladies auto-immunes comme la thyroïdite, le lupus, la sclérodermie, la polyarthrite rhumatoïde et le diabète de type I.
3. Syndrome de Gilbert
Le syndrome de Gilbert est une maladie du foie fréquente et bénigne. C’est une maladie héréditaire affectant environ 5 % de la population des États-Unis. Les individus touchés par cette maladie héritent d’un gène anormal pour l’enzyme hépatique glucuronosyltransférase, qui aide à décomposer la bilirubine dans le foie. Le syndrome est caractérisé par des poussées intermittentes de bilirubine libre dans le sang, une maladie appelée hyperbilirubinémie libre. Les poussées d’hyperbilirubinémie libre sont habituellement légères et sont souvent déclenchées par des stress comme la déshydratation, le jeûne prolongé, la maladie, l’exercice intense, le manque de sommeil ou les règles.
La jaunisse peut survenir lors de l’augmentation de bilirubine libre dans le sang. Environ 30 % des individus atteints du Syndrome de Gilbet ne montrent aucun signe ni symptôme de la maladie. Le syndrome est habituellement découvert par accident lors de tests hépatiques de routine qui révèlent des niveaux élevés de bilirubine libre dans le sang. Le syndrome de Gilbert ne nécessite aucun traitement. Le syndrome est aussi appelé dysfonctionnement hépatique constitutionnel ou jaunisse familiale non hémolytique.
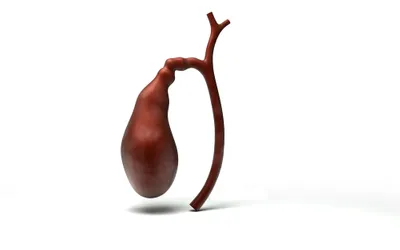
4. Calculs biliaires
Les calculs biliaires sont des dépôts durs qui se forment dans la vésicule biliaire. La vésicule biliaire est un petit organe en forme de poire situé sur le côté droit de l’abdomen, juste sous le foie. Il sert d’organe de stockage pour la bile (un acide digestif) produite par le foie. Les calculs biliaires peuvent avoir la taille d’un grain de sable ou celle d’une balle de golf. Les calculs biliaires peuvent se former à la suite d’une vidange incorrecte de la vésicule biliaire ou de bile contenant trop de cholestérol ou de bilirubine.
Les calculs biliaires formés de cholestérol sont le type le plus commun. Les calculs biliaires formés de pigments sont un autre type de calculs biliaires qui peuvent être noirs ou bruns. Les facteurs de risque pour les calculs biliaires incluent le sexe féminin, l’obésité, la grossesse et la perte rapide de poids. Les individus atteints de calculs biliaires peuvent souffrir de douleurs passagères dans la portion supérieure droite de l’abdomen. La jaunisse est une complication lorsque les calculs biliaires bloquent les voies biliaires (un tube menant de la vésicule biliaire ou du foie à l’intestin grêle).
5. Syndrome Dubin-Johnson
Le syndrome de Dubin-Johnson est une maladie héréditaire récessive du métabolisme de la bilirubine. C’est une maladie bénigne caractérisée par une élévation des taux de bilirubine conjuguée, une maladie aussi appelée hyperbilirubinémie de type 2. La maladie est également caractérisée par le dépôt d’un pigment qui donne une couleur noire au foie. Globalement, le syndrome de Dubin-Johnson est une maladie génétique très rare et pour hériter de cette maladie, un individu doit recevoir une copie du gène défectueux de la part des deux parents (transmission autosomique récessive).
Les individus atteints par le syndrome de Dubin-Johnson souffrent d’une jaunisse chronique légère qui peut empirer à cause de la grossesse, de la pilule, de l’alcool ou d’une infection. La jaunisse n’apparait parfois pas avant la puberté ou l’âge adulte, et est habituellement le symptôme principal de la maladie. Un autre symptôme de la maladie peut être un foie gonflé et sensible (hépatomégalie). Le syndrome de Dubin-Johnson ne nécessite pas de traitement spécifique et les individus diagnostiqués ont une espérance de vie normale.
6. Pancréatite
La pancréatite est une inflammation du pancréas. Le pancréas est une glande importante située derrière l’estomac. Elle sécrète des enzymes digestifs dans l’intestin grêle. Elle libère également les hormones insuline, qui réduit la glycémie, et glucagon, qui augmente la glycémie. La pancréatite peut être aigüe ou chronique. Lors de la pancréatite, les enzymes digestifs, qui sont normalement inactivés, sont activés alors qu’ils sont toujours dans le pancréas, et entrainent une irritation et une inflammation de la glande.
Les causes les plus communes de pancréatite sont une consommation excessive d’alcool et des calculs biliaires. Les symptômes de la maladie peuvent inclure douleur abdominale, fièvre, jaunisse, tachycardie (augmentation du rythme cardiaque), nausées et vomissements. La douleur abdominale peut empirer après les repas ou irradier dans le dos. La jaunisse associée à la pancréatite peut habituellement entrainer le blocage des voies biliaires (un tube qui relie la vésicule biliaire ou le foie à l’intestin grêle). La pancréatite entraine un taux de mortalité de 5 à 10 %.
7. Syndrome de Crigler-Najjar
Le syndrome de Crigler-Najjar est une maladie génétique très rare qui affecte le métabolisme de la bilirubine. Les individus qui héritent de deux copies du gène défectueux montrent des taux de bilirubine conjuguée sévèrement élevés dans le sang, une maladie appelée hyperbilirubinémie conjuguée. Le gène normal contrôle une enzyme qui convertit la bilirubine en une forme qui peut être facilement évacuée par le corps. L’individu atteint doit hériter une copie du gène défectueux de la part des deux parents, ce qui s’appelle une transmission autosomique récessive.
La jaunisse du syndrome Crigler-Najjar est habituellement apparente à la naissance ou durant la petite-enfance. Le syndrome a deux formes. Le type I est très grave et peut entrainer des dégâts cérébraux et la mort à cause de l’accumulation de bilirubine dans le cerveau et les tissus nerveux. Le type II est moins grave et la plupart des individus atteints peuvent survivre jusqu’à l’âge adulte. Les individus atteints du type I n’ont aucune activité enzymatique, alors que ceux atteints du type II ont moins de 20 % de fonctionnement normal de l’enzyme.
8. Cancer du pancréas
Le cancer du pancréas se développe dans les tissus du pancréas, qui est la glande située derrière l’estomac dans l’abdomen. Le pancréas sécrète des enzymes qui facilitent la digestion et des hormones qui équilibrent le métabolisme du glucose, un sucre qui fournit la plupart des besoins énergétiques du corps. Selon le National Cancer Institute, le cancer du pancréas est la quatrième cause de mort due à un cancer. Les facteurs de risque de développer un cancer du pancréas incluent le tabagisme, l’obésité, le diabète, la pancréatite chronique et des antécédents familiaux de cancer du pancréas.
Les symptômes du cancer du pancréas ne sont pas souvent apparents avant que la maladie n’atteigne un stade avancé et peuvent inclure douleur de l’abdomen supérieur, jaunisse, perte d’appétit (anorexie), perte de poids et caillots sanguins. La jaunisse associée au cancer du pancréas est habituellement indolore. Le cancer du pancréas offre habituellement peu de chances de récupération, même lorsqu’il est diagnostiqué de manière précoce. Selon l’American Cancer Society, 52 % des individus diagnostiqués avec un cancer du pancréas ont des métastases.
9. Cancer de la vésicule biliaire
Le cancer de la vésicule biliaire survient dans les tissus de la vésicule biliaire. La vésicule biliaire est un petit organe en forme de poire situé sur le côté droit de l’abdomen, juste sous le foie. Il stocke la bile, un fluide digestif produit par le foie. Le cancer de la vésicule biliaire est rare. Il n’est habituellement pas détecté de manière précoce ou avant qu’il ne cause des symptômes. L’American Cancer Society estime qu’au moment du diagnostic, 80 % des cancers de la vésicule biliaire se sont propagés à d’autres tissus. Le taux de survie de 5 ans pour ces cancers est de 7 à 8 %.
Le cancer de la vésicule biliaire survient habituellement dans des cas d’inflammations chroniques. Chez la majorité des individus diagnostiqués par ce cancer, l’étiologie de l’inflammation chronique sont les calculs biliaires formés de cholestérol. Les symptômes du cancer de la vésicule biliaire peuvent inclure douleurs abdominales, nausées, vomissements, jaunisse, perte d’appétit (anorexie), fièvre et perte de poids. Le taux le plus important de ce cancer aux États-Unis survient chez les populations amérindiennes et mexicaines.
10. Syndrome de Rotor
Le syndrome de Rotor est une maladie génétique caractérisée par des niveaux élevés de bilirubine conjuguée dans le sang, une maladie appelée hyperbilirubinémie conjuguée. Ce syndrome est bénin et hérité par transmission autosomique récessive, ce qui veut dire que les personnes atteintes ont hérité de deux copies du gène défectueux par les deux parents (une copie de chaque). Il est souvent confondu avec le syndrome de Dubin-Johnson, mais la pigmentation du foie d’une personne atteinte du syndrome de Rotor n’est pas noire, mais normale.
Le syndrome de Rotor est très rare et seuls un peu plus de cinquante cas ont été rapportés dans la littérature à ce jour. Le symptôme principal est une jaunisse légère à moyenne et chronique sans démangeaison. Le syndrome est souvent détecté par exclusion et la biopsie du foie est normale. Parce que le syndrome de Rotor n’est pas une maladie mortelle, aucun traitement spécifique n’est recommandé ou requis.