Les douleurs pelviennes aigües peuvent être définies comme une douleur dans la partie inférieure (sous) du nombril et supérieure (au-dessus) des jambes et qui dure moins de trois mois. Elles peuvent être associées à un large éventail de troubles impliquant les systèmes reproductifs, urinaires, gastro-intestinaux et musculo-squelettal. Par conséquent, le diagnostic clinique des douleurs pelviennes aigües peut être difficile pour les professionnels de la médecine. Les douleurs pelviennes aigües peuvent avoir de nombreuses caractéristiques : vive ou sourde, intermittente ou constante, légère, modérée ou sévère. Elles peuvent également irradier jusqu’aux cuisses, bas du dos ou fesses. Certaines causes de douleurs pelviennes aigües peuvent menacer la vie ou la fertilité des femmes.
Douze causes de douleurs pelviennes aigües chez les femmes sont…
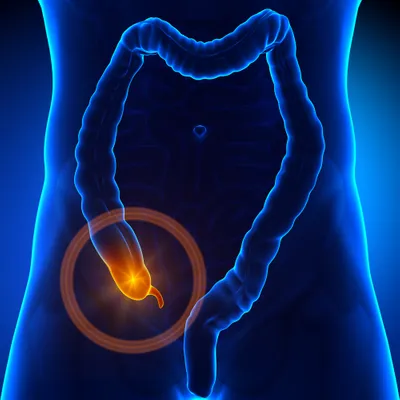
1. Appendicite
L’appendicite représente l’inflammation de l’appendice, une structure en forme de ver qui se projette à partir du côté droit inférieur du côlon. L’appendice n’a pas de fonction connue. L’appendicite est probablement causée par une obstruction de l’appendice qui mène à une infection. Les symptômes de cette maladie peuvent inclure douleur dans le côté droit inférieur de l’abdomen, nausée, vomissement, fièvre, perte d’appétit, diarrhée ou constipation.
Le traitement de l’appendicite implique habituellement une appendicectomie, l’ablation chirurgicale de l’appendice. L’opération peut être exécutée de manière ouverte (qui implique une longue incision abdominale) ou via laparoscopie (qui implique plusieurs petites incisions abdominales pour insérer les outils chirurgicaux et une caméra). La chirurgie par laparoscopie mène à une guérison plus rapide, moins de cicatrices et de douleurs. Les complications de cette maladie peuvent inclure une rupture de l’appendice menant à une péritonite (infection de l’abdomen).
2. Torsion ovarienne
La torsion ovarienne ou de l’ovaire est une urgence chirurgicale qui peut mener au gonflement de l’ovaire, à l’ischémie (apport inadéquat de sang) et à la nécrose (mort cellulaire). La torsion ovarienne peut survenir spontanément ou résulter de la grossesse ou de tumeurs ovariennes. Les symptômes peuvent inclure douleurs dans les parties gauche ou droite de l’abdomen inférieur, nausée, vomissements et fièvre. La douleur abdominale survient habituellement sur le côté droit, ce qui peut causer une confusion de diagnostic entre une torsion de l’ovaire et l’appendicite.
Le traitement de la torsion ovarienne implique habituellement une chirurgie par laparoscopie pour détordre l’ovaire affecté. Les complications de ce trouble peuvent inclure péritonite, stérilité, adhésion (union anormale de membranes du corps), septicémie (infection bactérienne du sang) et douleur pelvienne chronique. Le pronostic de la torsion ovarienne est excellent quand elle est diagnostiquée et traitée de manière précoce.
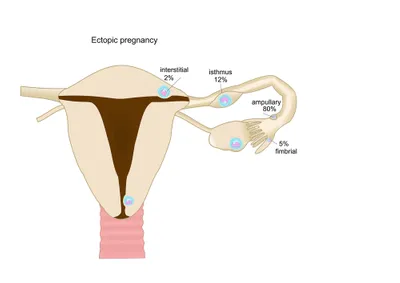
3. Grossesse ectopique
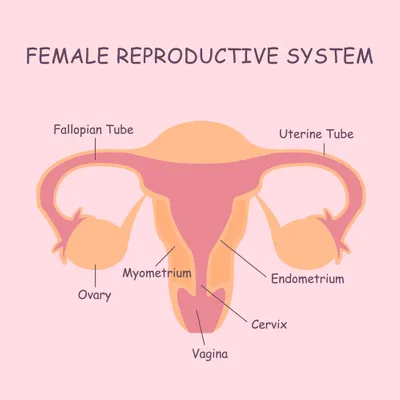
Une grossesse ectopique ou extra-utérine survient lorsqu’un œuf fertilisé s’implante en dehors de l’utérus. Normalement, l’œuf fertilisé s’implante sur la paroi interne de l’utérus, appelée l’endomètre. Environ 95 % des grossesses ectopiques surviennent dans les trompes de Fallope, un état qui s’appelle aussi grossesse tubaire. Les symptômes classiques d’une grossesse ectopique incluent douleur abdominale/pelvienne, aménorrhée (absence de cycle menstruel) et saignement vaginal. D’autres symptômes peuvent inclure étourdissements, fièvre, nausée, vomissement et évanouissement.
Les grossesses ectopiques peuvent être traitées médicalement ou chirurgicalement. Le traitement médical est utile chez des patientes spécifiques et implique l’administration d’injections simple ou multiple d’un médicament appelé methotrexate. Il inhibe la croissance des cellules du fœtus et désintègre les cellules existantes. Le traitement chirurgical peut être accompli en créant une ouverture dans la trompe de Fallope pour évacuer les cellules fœtales ou complètement retirer le tube de Fallope. Sans traitement, une grossesse ectopique peut mener à la rupture de la trompe de Fallope et une hémorragie potentiellement mortelle.
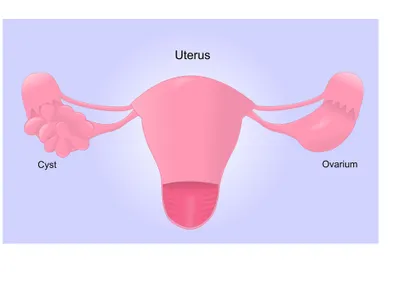
4. Kyste ovarien
Les kystes ovariens sont des poches remplis de liquides qui existent dans ou à la surface d’un ovaire. De nombreuses femmes ont des kystes ovariens à un moment donné de leur vie. La plupart des kystes ovariens sont le produit d’un fonctionnement normal du cycle menstruel de la femme. La plupart des kystes ovariens ne produisent pas de symptômes et disparaissent en quelques mois sans traitement. S’il est symptomatique, le kyste ovarien peut entraîner des douleurs pelviennes, nausée, vomissement, douleur lors de relations sexuelles (dyspareunie), ballonnement abdominal, difficulté à aller à selle, brûlant et fréquence urinaire.
Les options de traitement pour les kystes ovariens peuvent inclure une attente vigilante, la pilule ou la chirurgie. L’observation vigilante est une option raisonnable puisque de nombreux kystes ovariens se sont résorbés lorsqu’ils sont réexaminés deux à trois mois plus tard. Les complications des kystes ovariens peuvent inclure la rupture ou la torsion, qui sont des urgences chirurgicales. Le pronostic des kystes ovariens bénins (non-cancéreux) est excellent.
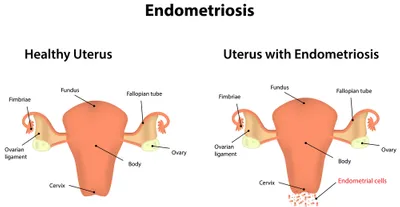
5. Endométriose
L’endométriose fait référence à la présence anormale de tissu endométrial à l’extérieur de l’utérus. Le tissu endométrial est habituellement uniquement présent dans la paroi de l’utérus. La cause exacte de l’endométriose n’est pas certaine. Les facteurs de risque de développement de cet état incluent les antécédents familiaux, ne jamais accoucher, des infections pelviennes antécédentes, et une anomalie de l’utérus. Les symptômes de l’endométriose peuvent inclure douleur pelvienne, règles douloureuses (dysménorrhée), douleurs lors de relations sexuelles (dyspareunie), règles abondantes (ménorragie), nausée et ballonnement abdominal.
Le traitement de l’endométriose peut être médical ou chirurgical. Le traitement médical implique habituellement une thérapie hormonale avec pilule, acétate de médroxyprogestérone, analogues d’hormones de libération de gonadotrophines hypophysaires (GnRH) ou danazol. Le traitement chirurgical peut être conservateur pour préserver la fertilité. Dans des cas sévères, l’ablation chirurgicale de l’utérus complet (hystérectomie totale) et des deux ovaires est réalisée. La chirurgie radicale est souvent le dernier recours puisque les femmes ne peuvent avoir d’enfants après l’hystérectomie totale. La principale complication de l’endométriose est la perte de fertilité.
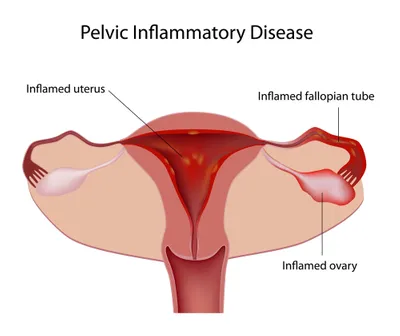
6. Annexite
L’annexite est une inflammation des voies reproductives féminines. Elle peut se propager du vagin à l’utérus, aux trompes de Fallope et aux ovaires. La maladie est souvent causée par des maladies sexuellement transmissibles (MST) comme la chlamydiose ou la gonorrhée, qui ne produisent souvent pas de symptômes initiaux chez les femmes. Le facteur de risque principal de l’annexite est le rapport sexuel non protégé. Les symptômes de l’annexite peuvent inclure douleur pelvienne, décharges vaginales, fièvre, saignements menstruels irréguliers, douleur durant les rapports (dyspareunie) et mictions douloureuses (dysurie).
Le traitement de l’annexite requiert des antibiotiques, et dans les cas graves, l’hospitalisation. Tous les partenaires sexuels devraient être traités pour empêcher la réinfection et les rapports sexuels devraient être évités durant le traitement. L’annexite est la première cause de stérilité évitable chez les femmes. D’autres complications peuvent inclure des abcès ovariens, des grossesses ectopiques et la douleur pelvienne chronique.
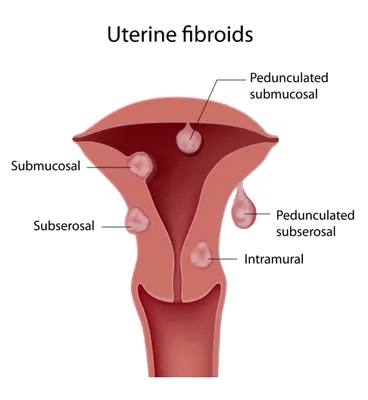
7. Léiomyome/fibrome utérin
Les fibromes utérins sont des tumeurs bénignes (non-cancéreuses) de l’utérus. Les tumeurs peuvent survenir sur ou dans les couches musculaires de l’utérus appelées le myomètre. C’est le néoplasme (croissance anormale de tissu) le plus courant dans le système reproducteur féminin. La cause exacte des fibromes utérins est inconnue. Les symptômes peuvent inclure douleurs pelviennes, règles abondantes (ménorragie), règles douloureuses (dysménorrhée), fréquence urinaire et constipation.
Plusieurs options de traitements existent pour les fibromes utérins symptomatiques : la myomectomie, l’embolisation de l’artère utérine et l’hystérectomie. La myomectomie implique l’ablation chirurgicale des fibromes. L’embolisation de l’artère utérine implique l’injection de particules qui bloquent l’apport sanguin aux fibromes, ce qui les fait mourir et se résorber. Une hystérectomie implique l’ablation de l’utérus. Les complications des fibromes peuvent causer l’anémie par carence en fer due à une perte sanguine importante. Les complications plus rares peuvent inclure la perte de la grossesse et la stérilité.
8. Mittelschmerz
Le Mittelschmerz fait référence aux douleurs ovulatoires. Le terme vient de l’allemand pour signifier « douleurs du milieu ». L’ovulation est la libération d’un œuf ou ovule par l’ovaire, qui survient habituellement aux alentours du 14ème ou 15ème jour du cycle menstruel. La cause exacte du Mittelschmerz est inconnue. Les symptômes peuvent inclure douleur unilatérale (d’un seul côté) dans l’abdomen inférieur ou le pelvis et saignement vaginal. La douleur est souvent sourde, comme des crampes, et rarement sévère. Les symptômes peuvent survenir tous les mois ou occasionnellement.
Le traitement du Mittelschmerz peut requérir des antidouleurs sans prescription comme l’aspirine, l’ibuprofène (Brufen) ou le naproxène (Aleve). Pour les symptômes plus sévères, des pilules contraceptives peuvent être prescrites pour empêcher l’ovulation et les douleurs. Environ 20 % des femmes souffrent de cette condition. Si le traitement est requis, le pronostic du Mittelschmerz est excellent.
9. Syndrome du côlon irritable
Le syndrome du côlon irritable est une maladie courante qui affecte le côlon, ou gros intestin. Il affecte deux fois plus les femmes que les hommes. La cause exacte de cette condition est inconnue. Les facteurs déclencheurs communs peuvent inclure la nourriture, le stress, les hormones ou d’autres maladies. Les aliments impliqués incluent le chocolat, l’alcool, les épices, le lait et les boissons carbonatées. Les symptômes de ce syndrome incluent douleurs abdominales ou pelviennes, ballonnement, gaz, crampes abdominales et diarrhée ou constipation. Les facteurs de risque incluent l’âge (jeune), le sexe féminin, les antécédents familiaux et les troubles mentaux.
Le traitement du syndrome du côlon irritable peut impliquer des changements alimentaires et des médicaments. Les changements alimentaires sont principalement l’élimination de certains aliments, comme par exemple le gluten et le lactose dans l’alimentation. Les médicaments peuvent inclure des suppléments de fibres, des antibiotiques ou des agents pour lutter contre la diarrhée et les crampes associées au syndrome. Les antidépresseurs et de l’aide psychologique peuvent être recommandés aux candidats appropriés. Actuellement, deux médicaments sont approuvés pour le traitement spécifique de ce syndrome : l’alosétron et le lupibrostone. Les complications peuvent inclure hémorroïdes et carences nutritionnelles.
10. Infection des voies urinaires
Une infection urinaire fait référence à une infection située dans le système urinaire, qui consiste des reins, des uretères (tubes qui transportent l’urine des reins à la vessie), de la vessie et de l’urètre (tube qui va de la vessie à l’extérieur du corps). La cause la plus commune d’infection urinaire est la bactérie E. coli, présente dans les intestins. Les femmes souffrent plus souvent d’infections urinaires en raison de la distance plus courte entre l’anus et l’urètre, qui mène à une contamination bactérienne.
Les symptômes des infections urinaires peuvent inclure miction douloureuse (dysurie), douleur pelvienne, fréquence urinaire, sang dans l’urine (hématurie) et urine nauséabonde. Les antibiotiques sont le traitement principal des infections urinaires. Chez les femmes qui souffrent d’infections fréquentes, la prévention peut être fournie par une dose faible d’antibiotiques pendant six mois ou plus. Les antibiotiques intraveineux devraient être considérés pour les infections sévères. Les complications peuvent inclure infection récurrente, dégâts rénaux, rétrécissement de l’urètre et septicémie (infection bactérienne du sang). Chez les femmes enceintes, les infections urinaires augmentent le risque de faible poids de naissance.
11. Diverticulite du sigmoïde
La diverticulite fait référence à l’inflammation d’un ou plus de diverticules, des poches qui se développent dans le côlon, ou gros intestin. Les diverticules sont souvent associés à une alimentation faible en fibres, à l’obésité et à la constipation. Quand un diverticule ou plus se rompt dans le côlon, il entraîne inflammation, infection ou les deux. Les symptômes de la diverticulite peuvent inclure douleur dans le côté gauche inférieur de l’abdomen, nausée, vomissement, fièvre, diarrhée ou constipation.
Le traitement de la diverticulite sans complication implique la prise orale d’antibiotiques et des changements alimentaires. La diverticulite avec complication peut requérir des antibiotiques intraveineux et rarement la chirurgie. Les complications de la diverticulite sont l’abcès, l’obstruction des intestins, la rupture des intestins ou la fistule (passage anomal entre deux organes ou un organe et une paroi du corps). Une fistule résulte habituellement d’un abcès qui se résorbe. La rupture de l’intestin peut mener à la péritonite, une inflammation de la membrane qui recouvre les organes de l’abdomen, et est une urgence médicale.
12. Obstruction intestinale
L’obstruction intestinale fait référence au blocage de liquides ou d’aliments dans le petit ou le gros intestin. Les deux causes les plus communes de l’obstruction intestinale sont le cancer du côlon et l’adhésion (bandes de tissu cicatriciel qui se forment après une chirurgie abdominale ou pelvienne). D’autres causes sont la diverticulite, les maladies inflammatoires des intestins (maladie de Crohn ou rectocolite ulcérative), les hernies et la torsion du côlon (volvulus). Les symptômes de l’obstruction intestinale peuvent inclure douleurs/crampes abdominales/pelviennes, nausée, vomissement, constipation, ballonnement et incapacité à péter.
Le traitement de l’obstruction intestinale requiert fréquemment l’hospitalisation et peut inclure une intraveineuse liquide, un tube naso-gastrique pour soulager les ballonnements abdominaux et l’insertion d’un cathéter dans la vessie pour drainer l’urine. Le traitement peut aussi être dirigé vers la cause sous-jacente de l’obstruction intestinale. Les complications peuvent inclure déshydratation, abcès, rupture intestinale, péritonite, pneumonie, septicémie (infection bactérienne du sang) et mort.