Les douleurs abdominales constituent un motif fréquent de visite chez le médecin, que ce soit en cabinet ou aux urgences. Selon l’enquête nationale sur les soins médicaux ambulatoires (National Ambulatory Medical Care Survey), les douleurs abdominales sont à l’origine de 1,5 % de toutes les visites chez le médecin. Des travaux de recherche effectués par la faculté de médecine de l’université du Connecticut ont fait apparaître que les douleurs abdominales étaient responsables de 5 % de toutes les consultations aux urgences. Sur ces consultations aux urgences, environ 10 % nécessitent une intervention chirurgicale.
Les 10 causes principales de douleur abdominale inférieure droite sont les suivantes…
1. Appendicite
L’appendicite est une inflammation de l’appendice. L’appendice est une poche qui ressemble à un ver et qui fait saillie du côlon ascendant, qui constitue la première section du côlon (gros intestin). Nul ne connaît la fonction spécifique de l’appendice. Les signes associés à cette affection peuvent comprendre de la fièvre, des nausées, des vomissements et une perte d’appétit (anorexie). Une intervention chirurgicale pour retirer l’appendice (appendicectomie) est la solution classique d’un problème d’appendicite.
Si la chirurgie est différée, l’appendice peut se rompre et provoquer une infection dans tout l’abdomen (péritonite). Des travaux de recherche récents conduits en Finlande et publiés dans le Journal of the American Medical Association ont permis de constater que le traitement antibiotique de l’appendicite était tout aussi efficace que l’ablation chirurgicale de l’appendice.
2. Maladie inflammatoire pelvienne (MIP)
La maladie inflammatoire pelvienne (MIP) ou salpingite est la conséquence d’une infection de la partie supérieure de l’appareil reproducteur de la femme. Les centres américains de contrôle et de prévention des maladies (CDC) ont calculé qu’elle touche 1,5 million de femmes par an. Les principales causes de MIP sont les infections sexuellement transmissibles (IST) que sont les infections à chlamydia et à gonorrhée. Les manifestations associées à l’IPD peuvent inclure des pertes ou des saignements vaginaux, de la fièvre, des vomissements, des douleurs dorsales et des rapports sexuels douloureux (dyspareunie).
Pour certaines femmes, les symptômes sont minimes, voire inexistants. Les femmes souffrant d’une salpingite peuvent être soignées avec des antibiotiques par voie orale ou intraveineuse, selon la sévérité des symptômes. Les complications de la salpingite peuvent être des douleurs pelviennes chroniques, l’infertilité et une grossesse extra-utérine. Une grossesse extra-utérine se développe en dehors de l’utérus et représente une urgence chirurgicale/médicale.
3. Cancer du côlon
Le cancer du côlon est le cancer du gros intestin (côlon). Dans la plupart des cas, le cancer du côlon se développe à partir de polypes, qui sont des excroissances de la muqueuse du côlon faisant saillie dans la lumière (lumen) du côlon. Il y a plusieurs types de polypes du côlon, les polypes adénomateux sont les plus courants. Les polypes adénomateux sont jugés précancéreux et ont le potentiel de se muer en cancer du côlon. Les symptômes suggérant un cancer du côlon incluent des troubles du transit intestinal (diarrhée ou constipation) ou du volume des selles (qui peuvent être fines comme un crayon), des saignements rectaux ou du sang dans les selles, de la fatigue et une perte de poids inexplicable.
Le dépistage du cancer du côlon doit être entrepris dès l’âge de 50 ans et peut se faire par les procédés suivants : recherche de sang occulte dans les selles, lavement baryté, une sigmoïdoscopie flexible, une coloscopie ou une coloscopie virtuelle. La meilleure de ces techniques de dépistage est la coloscopie, car elle consiste à visualiser l’ensemble du côlon et à enlever les polypes simultanément. La coloscopie peut être diagnostique, mais aussi curative.
4. Calculs rénaux
Les calculs rénaux, aussi appelés néphrolithiases, sont de petits dépôts minéraux durs qui se développent à l’intérieur des reins. Ils se sont formés lorsqu’il y a une diminution du volume de l’urine et/ou un excès de substances formant des calculs dans l’urine. Les types de calculs rénaux englobent l’oxalate de calcium, le phosphate de calcium, l’acide urique, la struvite et la cystine. Les signes associés peuvent être une hématurie (présence de sang dans l’urine), une dysurie (miction douloureuse), des nausées, des vomissements, une fréquence urinaire et des mictions en petites quantités.
Les calculs rénaux sont habituellement diagnostiqués à l’aide d’une tomodensitométrie (TDM) de l’abdomen. La majorité des calculs rénaux sont de dimensions suffisamment réduites pour être éliminés dans l’urine. Le traitement consistera habituellement à augmenter la consommation d’eau et à prendre des médicaments contre la douleur. On peut demander à certaines personnes de filtrer leur urine afin de récupérer les calculs pour les faire analyser. Les calculs rénaux trop volumineux pour être évacués dans l’urine peuvent être soignés par lithotripsie ou par chirurgie.
5. Hernie inguinale
Une hernie inguinale, ou de l’aine, est une pathologie dans laquelle une section des intestins fait saillie à travers un point faible des muscles abdominaux. Il s’agit du type de hernie le plus répandu et elle peut être unilatérale ou bilatérale. Les hommes sont beaucoup plus enclins à développer des hernies inguinales que les femmes. Les signes et symptômes d’une hernie inguinale peuvent comprendre une masse ou un renflement dans l’aine, une sensation de douleur au-dessus du renflement et, parfois, une douleur ou un gonflement des testicules. Le gonflement de l’aine devient plus évident en position debout, surtout en cas de toux ou d’effort.
Un examen médical suffit pour diagnostiquer une hernie inguinale. Une opération chirurgicale, ouverte ou laparoscopique, est en général recommandée pour la réparation d’une hernie inguinale. Actuellement, la majorité des réparations de hernies sont de type laparoscopique. Les hernies inguinales sont opérées pour prévenir les complications telles que l’incarcération ou l’étranglement.
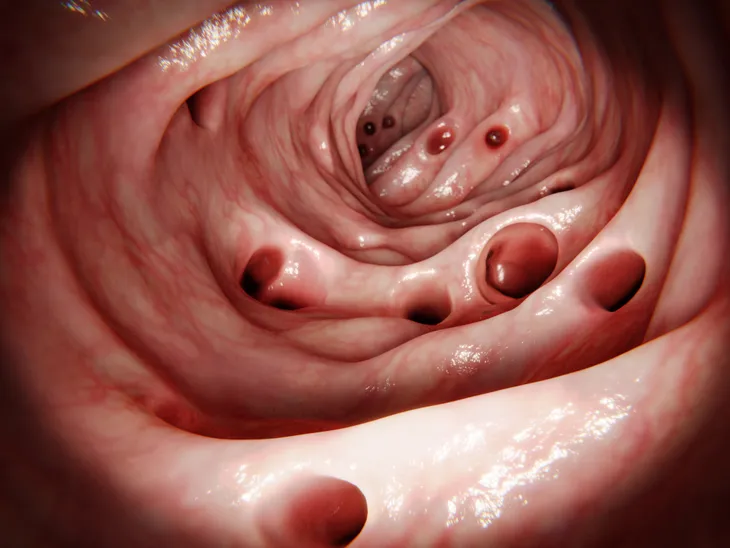
6. Diverticulite
La diverticulite est une inflammation ou une infection dans une ou plusieurs petites poches du côlon (gros intestin). Avec l’âge, les parois musculaires du côlon s’affaiblissent, ce qui provoque la formation de petites poches dans le côlon, désignées sous le nom de diverticulite. Les symptômes de la diverticulite sont notamment des douleurs abdominales, de la fièvre, des nausées, des vomissements, une perte d’appétit (anorexie) et des troubles intestinaux marqués (constipation le plus souvent, mais aussi diarrhée).
Les cas mineurs peuvent être soignés en ambulatoire avec un régime liquide clair et 7 à 10 jours d’antibiotiques par voie orale. L’hospitalisation est indispensable pour les cas modérés à graves et repose sur le repos intestinal, la gestion de la douleur et l’administration d’antibiotiques par voie intraveineuse. Les complications de la diverticulite sont l’abcès et l’hémorragie. Les complications et les rechutes fréquentes de la diverticulite peuvent justifier une intervention chirurgicale pour extraire les parties affectées du côlon.
7. Grossesse extra-utérine
Une grossesse extra-utérine, ou tubaire, se déclare lorsqu’un ovule fécondé s’implante dans un tissu situé en dehors de l’utérus. Elle se développe le plus souvent dans l’une des deux trompes de Fallope. Elle peut également se déclarer dans la cavité abdominale, l’ovaire ou le col de l’utérus.
On parlera de grossesse ectopique quand la grossesse ne peut pas se poursuivre jusqu’à l’accouchement (terme) du fait que le tissu en croissance peut entraîner la rupture de la trompe de Fallope, ce qui pourrait occasionner une perte de sang potentiellement mortelle. Un autre symptôme associé est le saignement vaginal. Une échographie pelvienne peut alors confirmer le diagnostic. Une intervention chirurgicale d’urgence est indispensable pour enlever le tissu extra-utérin et prévenir des complications potentiellement mortelles.
8. Maladie inflammatoire de l’intestin
La maladie inflammatoire de l’intestin se traduit par une inflammation chronique d’une partie ou de la totalité du tube digestif. Il y a deux types de maladie inflammatoire de l’intestin : la colite ulcéreuse et la maladie de Crohn. Les symptômes liés aux maladies inflammatoires de l’intestin englobent la diarrhée, la fatigue, la fièvre, la présence de sang dans les selles, la diminution de l’appétit et la perte de poids involontaire. La raison exacte de la maladie inflammatoire de l’intestin n’est pas connue. La pathologie est très facilement diagnostiquée par une biopsie lors d’une coloscopie.
Il n’existe aucun traitement curatif des maladies inflammatoires de l’intestin. Le traitement a pour but de réduire l’inflammation. La sulfasalazine et les corticostéroïdes sont les éléments essentiels du traitement des maladies inflammatoires de l’intestin. Une colectomie partielle (ablation du côlon) est parfois indispensable pour le traiter en cas de forme grave de la maladie. Les complications des maladies inflammatoires de l’intestin peuvent comprendre une occlusion intestinale, des ulcères et des fistules (connexion anormale entre des parties du corps).
9. Endométriose
L’endométriose L’endométriose est un trouble caractérisé par la croissance à l’extérieur de l’utérus de tissus qui le tapissent normalement. Elle peut se manifester sur les ovaires, les trompes de Fallope ou les intestins. La cause de l’endométriose reste inconnue. Les symptômes qui lui sont associés sont des règles abondantes (ménorragie) et l’infertilité. L’endométriose peut être détectée par la laparoscopie, qui est un examen visuel de l’abdomen. La laparoscopie est une technique chirurgicale caractérisée par l’insertion par un médecin d’un tube fin et éclairé à travers une petite incision dans l’abdomen.
Il n’existe aucun remède contre l’endométriose, mais un traitement peut permettre de soulager les symptômes. Les traitements probants sont notamment les médicaments contre la douleur et l’hormonothérapie. Une opération chirurgicale visant à retirer l’utérus (hystérectomie) et les ovaires (ovariectomie) est une possibilité en cas de maladie grave. La complication principale de cette pathologie est l’altération de la fertilité.
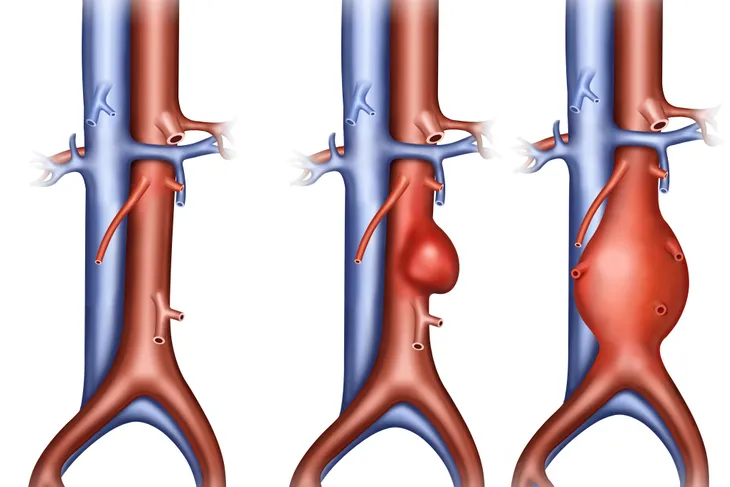
10. Anévrisme aortique abdominal
Un anévrisme de l’aorte abdominale (AAA) correspond à une région gonflée dans la partie inférieure de l’aorte, qui est la plus grosse artère du corps. Cette dilatation est causée par une déficience des parois musculaires de l’aorte. La raison précise de cette pathologie est méconnue. Les indicateurs de risque pour le développement de cet anévrisme sont notamment le tabagisme, une pression artérielle élevée (hypertension) et le genre masculin. La majorité des personnes présentant un anévrisme de l’aorte abdominale ne développent aucun symptôme jusqu’à ce que celui-ci se rompe. Les signes de rupture se manifestent par des vertiges, des nausées, des vomissements, une syncope (évanouissement), une accélération du rythme cardiaque (tachycardie) ainsi qu’un choc.
Malheureusement, le pourcentage de mortalité, ou de décès, associé à une rupture d’AAA est de près de 90 %. Il peut arriver qu’un anévrisme de l’aorte abdominale soit constaté fortuitement lors d’un examen d’imagerie médicale pratiqué pour une autre cause. Dans ce cas, la grosseur de l’anévrisme peut être contrôlée périodiquement. Les anévrismes de l’aorte abdominale inférieurs à 5,5 centimètres doivent être envisagés comme devant être réparés.