Du sang dans les selles signifie généralement qu’une personne saigne quelque part dans son système digestif. Cela peut être effrayant et anxiogène. Les signes de saignement peuvent inclure la présence de sang sur le papier toilette lors de l’essuyage après une selle, à l’extérieur d’une selle, dans l’eau des toilettes après une selle ou sur un test de sang demandé par un professionnel de la santé. La couleur peut aller du rouge vif, marron foncé au noir foncé. L’étiologie du sang dans les selles peut aller de bénigne (non cancéreuse) à maligne (cancéreuse).
Voici les 20 causes pouvant expliquer la présence de sang dans vos selles
1. Hémorrhoides
Les hémorroïdes sont des veines gonflées et enflammées dans l’anus et le bas rectum. Ils peuvent être causés par divers facteurs, notamment les efforts déployés pendant les selles, l’obésité, la grossesse, une position assise prolongée, la constipation chronique et un régime pauvre en fibres. Les hémorroïdes peuvent être internes ou externes. Les hémorroïdes internes sont situées au-dessus du rectum et sont généralement indolores. Les hémorroïdes externes se forment sous la peau autour de l’anus et peuvent être extrêmement douloureuses. Les dommages à la surface délicate d’une hémorroïde peuvent entrainer des saignements.
Les signes et symptômes des hémorroïdes peuvent inclure du sang dans les selles, des démangeaisons ou une irritation dans la région anale et un gonflement douloureux ou une grosseur autour de l’anus. Mayo Clinic estime qu’environ 50 % des adultes ont présenté des symptômes d’hémorroïdes avant l’âge de 50 ans. Les symptômes d’hémorroïdes légers sont généralement traités avec des médicaments en vente libre. Les symptômes graves des hémorroïdes peuvent nécessiter une intervention médicale, telle que l’ablation de l’hémorroïde, la ligature, la sclérothérapie, la thérapie au laser ou l’agrafage.
2. Fissures anales
Les fissures anales sont de petites déchirures dans la peau de l’anus. La cause habituelle des fissures anales est un traumatisme dû au passage de selles très dures ou volumineuses, mais elles peuvent également être causées par la constipation, les efforts déployés lors des selles, la diarrhée chronique et l’accouchement. Les fissures anales sont très fréquentes. Elles peuvent être aiguës (cicatrisation en plus de 8 semaines) ou chroniques (pas de cicatrisation après 8 à 12 semaines). Les fissures anales chroniques peuvent nécessiter un traitement médical ou chirurgical.
Les signes et symptômes des fissures anales peuvent inclure des démangeaisons, des douleurs et du sang dans les selles. Certaines personnes souffrent de douleurs suite à un spasme du sphincter anal ou à un anneau musculaire au bout de l’anus. Le diagnostic des fissures anales se fait par inspection visuelle de l’anus et du canal. La plupart des cas de fissures anales se résolvent avec des traitements sans ordonnance. Les fissures anales chroniques peuvent nécessiter des médicaments sur ordonnance et/ou une intervention chirurgicale (sphinctérotomie latérale) pour permettre la guérison.
3. Maladie de Crohn
La maladie de Crohn est l’une des deux formes reconnues de maladie inflammatoire de l’intestin. Son évolution est chronique ou de longue durée. La maladie peut affecter n’importe quelle partie du tractus gastro-intestinal, de la bouche à l’anus, bien qu’elle affecte le plus souvent l’intestin grêle et le début du gros intestin, ou du côlon. La cause exacte de la maladie de Crohn est inconnue, mais la plupart des scientifiques s’accordent à dire qu’il s’agit d’une maladie auto-immune (les cellules du système immunitaire attaquent par erreur les cellules saines du corps).
Les signes et symptômes de la maladie de Crohn incluent la diarrhée, la douleur abdominale et les crampes, des traces de sang dans les selles, de la fatigue, l’anémie, la nausée et une perte de poids. Le diagnostic de la maladie est plus généralement réalisé par examen visuel du côlon ou via une coloscopie. Il n’existe pas de traitement contre cette maladie, mais des médicaments peuvent être prescrits pour réduire les symptômes et améliorer la qualité de vie du patient. Malheureusement, la maladie peut parfois progresser de telle sorte à ce qu’une opération chirurgicale soit nécessaire.
4. Rectocolite hémorragique
La rectocolite hémorragique est l’une des deux formes reconnues de maladie inflammatoire de l’intestin. Il s’agit d’une maladie chronique (de longue durée) du côlon ou du gros intestin, caractérisée par une inflammation et de minuscules ulcères (plaies ouvertes). La colite ulcéreuse n’affecte que la muqueuse ou la paroi du côlon. La plupart des scientifiques s’accordent à dire que la maladie est le résultat d’une réponse anormale du système immunitaire d’un individu, également appelée auto-immunité.
Les signes et symptômes de la colite ulcéreuse peuvent inclure une diarrhée persistante, des douleurs abdominales, du sang dans les selles, de la fatigue, une perte d’appétit et donc de poids. La colite ulcéreuse peut facilement être diagnostiquée par coloscopie ou examen visuel du côlon. Il n’existe aucun remède connu contre cette affection. La thérapie est axée sur les médicaments sur ordonnance qui permettent de traiter l’inflammation et de guérir le côlon. Le traitement médical se révèle cependant innefficace chez jusqu’à 25 % des personnes atteintes de colite ulcéreuse. À ce stade, une intervention chirurgicale peut être nécessaire pour retirer certaines parties du côlon (colectomie).
5. Rectite ulcéreuse
Il existe différentes formes de rectocolite hémorragique, dont la rectite ulcéreuse. Cette forme de la maladie se traduit par de fines ulcérations dans la muqueuse interne du gros intestin. L’inflammation apparaît d’abord au niveau du rectum et se propage ensuite dans le côlon, mais ne pénètre pas dans la paroi musculaire de l’intestin.
Dans presque tous les cas de rectite ulcéreuse, du sang apparaîtra dans les selles. Cela est dû au fait que tous les symptômes sont liés au rectum. Ces symptômes comprennent la diarrhée, la constipation, l’inconfort après une selle et la sensation de vidange incomplète des intestins. Cette maladie peut être gérée par une combinaison de changements dans le mode de vie, de traitement médicamenteux symptomatique, de traitement médicamenteux anti-inflammatoire et éventuellement d’une intervention chirurgicale.
6. Angiodysplasie
L’angiodysplasie est l’anomalie vasculaire la plus courante du système digestif et prend la forme de petites anomalies vasculaires appelées malformations artérioveineuses (MAV) sur les parois du côlon. L’angiodysplasie est plus fréquente chez les personnes âgées, en particulier les personnes de plus de 60 ans. Elle se produit presque exclusivement sur le côté droit du côlon. La cause exacte de l’angiodysplasie est inconnue. C’est néanmoins la source la plus fréquente d’hémorragie intestinale basse récurrente chez les personnes souffrant d’insuffisance rénale.
Les signes et symptômes de l’angiodysplasie peuvent inclure du sang dans les selles, sans pour autant qu’une sensation douloureuse ne lui soit associée, fatigue, essoufflement et anémie. Les vaisseaux sanguins des MAV sont fragiles et plus susceptibles de saigner. L’angiodysplasie peut être diagnostiquée par coloscopie ou examen visuel du côlon. Le traitement implique la cautérisation ou la coagulation au plasma d’argon, deux procédures utilisées pour contrôler les saignements. Parfois, une intervention chirurgicale est nécessaire pour retirer tout le côté droit du côlon (hémicolectomie droite).
7. Ulcères peptiques
Les ulcères peptiques sont des plaies ouvertes causées par une exposition aux acides gastriques. Les formes les plus courantes d’ulcères gastroduodénaux se produisent dans l’estomac (ulcère gastrique) et le duodénum (ulcère duodénal). Le duodénum est la première portion de l’intestin grêle. Les patients peuvent avoir les deux types d’ulcères gastroduodénaux simultanément. Les ulcères peptiques sont causés par des infections à la bactérie Helicobacter pylori ou suite à l’utilisation d’anti-inflammatoires non stéroïdiens (AINS) tels que l’aspirine, l’ibuprofène ou le naproxène.
Les signes et symptômes des ulcères gastroduodénaux peuvent inclure des douleurs abdominales particulièrement fortes, des nausées, des vomissements, du sang dans les selles, des ballonnements, de la fatigue, un essoufflement et des étourdissements. Le diagnostic des ulcères gastroduodénaux se fait facilement par visualisation en endoscopie haute (un microscope pour visualiser l’œsophage, l’estomac et le duodénum) ou en série GI supérieure (radiographies de ces zones avec contraste). Les ulcères gastroduodénaux associés à la bactérie H. pylori sont généralement soignés grâce à un traitement antiacide et une triple antibiothérapie.
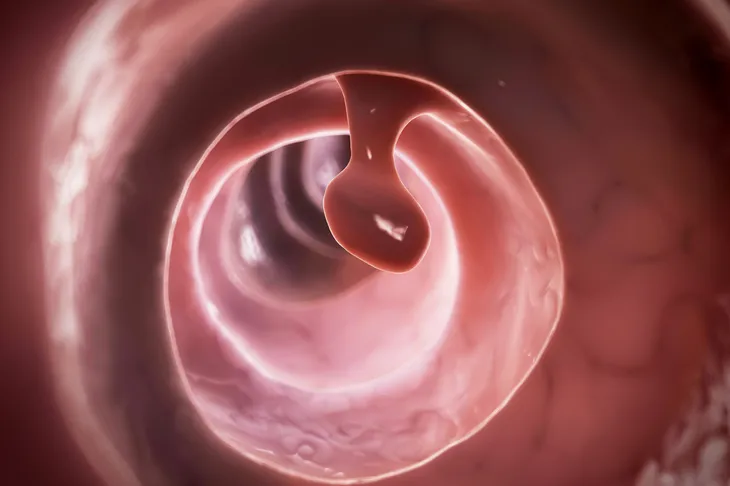
8. Polypes du côlon
Les polypes du côlon sont des excroissances dans la paroi interne, ou la muqueuse du côlon ou du gros intestin. On sait que les cancers du côlon se développent à partir de polypes du côlon. Les trois principaux types de polypes du côlon sont hyperplasiques, inflammatoires et adénomateux. La grande majorité des polypes du côlon sont bénins (non cancéreux), mais les polypes du côlon adénomateux présentent un risque plus important de se transformer en cancer du côlon.
Les signes et symptômes des polypes du côlon peuvent inclure du sang dans les selles, la constipation et la diarrhée. La plupart des polypes du côlon ne se traduisent par aucun signe ou symptôme, ce qui rend le dépistage du cancer du côlon par coloscopie à 50 ans d’autant plus important. La coloscopie permet de prélever les polypes du côlon pour une analyse microscopique. Dans certains cas, l’ablation du polype du côlon est thérapeutique et empêche le développement d’un cancer du côlon dans le futur. Les polypes du côlon réapparaissent rarement une fois qu’elles sont complètement éliminées.
9. Maladie diverticulaire
La maladie diverticulaire affecte la muqueuse du côlon. Elle englobe la diverticulose, la diverticulite et l’hémorragie diverticulaire. La diverticulose fait référence au développement de petites poches, appelées diverticules, dans les zones affaiblies du côlon. Aux États-Unis, on estime que la moitié des personnes de plus de 60 ans ont une diverticulose. On ne connait pas la cause exacte de la maladie, mais certains scientifiques pensent qu’elle peut être liée à un régime pauvre en fibres. La plupart des personnes atteintes de diverticulose ne présentent pas de symptômes.
Parfois, les poches deviennent enflammées et infectées (une condition appelée diverticulite). Les signes et symptômes de la diverticulite peuvent inclure des douleurs abdominales sévères, de la fièvre et des nausées. Parfois, un vaisseau sanguin peut éclater près des diverticules et résulter en des traces de sang dans les selles. La maladie diverticulaire est généralement diagnostiquée lors du dépistage du cancer du côlon par coloscopie, lavement baryté ou sigmoïdoscopie flexible. La diverticulite est traitée via des changements alimentaires et des antibiotiques. Les cas graves de diverticulite ou de saignement diverticulaire peuvent nécessiter une intervention chirurgicale pour retirer certaines parties du côlon.
10. Cancer du colon
Le cancer du côlon est une tumeur maligne qui se forme dans la muqueuse, ou paroi interne, du côlon. C’est le troisième cancer le plus fréquemment diagnostiqué aux États-Unis. Les facteurs de risque de cancer du côlon comprennent des antécédents familiaux de cancer du côlon, des polypes du côlon (en particulier des polypes du côlon adénomateux) ainsi que la colite ulcéreuse. La plupart des cancers du côlon se développent à partir de polypes du côlon, ce qui rend le dépistage du cancer du côlon très important passé 50 ans. L’élimination des polypes du côlon peut prévenir le cancer du côlon.
Les signes et symptômes du cancer du côlon peuvent inclure diarrhée, constipation, réduction ou traces de sang dans les selles, douleurs abdominales, faiblesse et perte de poids. Le dépistage du cancer du côlon peut être effectué par un test de sang dans les selles, une sigmoïdoscopie, un lavement baryté ou une coloscopie. La coloscopie est la plus indiquée car les lésions anormales peuvent être biopsiées et classées comme précancéreuses, malignes (cancéreuses) ou bénignes (non cancéreuses). La chirurgie est le traitement le plus courant du cancer du côlon.
11. Colite ischémique
La colite ischémique fait référence à une réduction ou à une obstruction totale du flux sanguin vers une section particulière du côlon. Elle est généralement causée par un blocage ou un rétrécissement de l’artère et aboutit à une réduction de l’apport en oxygène aux cellules du côlon. Une réduction ou une obstruction totale du flux sanguin vers le côlon peut rapidement entraîner la mort, ou la nécrose du colon. Les facteurs de risque de colite ischémique comprennent un âge avancé, les anomalies de la coagulation et la chirurgie de l’aorte.
Les signes et symptômes de la colite ischémique peuvent inclure des douleurs et des crampes abdominales, des traces de sang dans les selles, la diarrhée et des nausées. Le diagnostic de colite ischémique peut être posé à la suite de radiographies des vaisseaux sanguins (angiographie) du côlon et/ou une coloscopie. Il n’y a pas de recommandations particulières pour la prévention de la colite ischémique. Le traitement dépend de la gravité de la maladie et peut impliquer la prise d’antibiotiques, de liquides intraveineux, le traitement de toute condition médicale sous-jacente et une intervention chirurgicale.
12. Des traces de sang dans les selles d’enfants
Il est également possible que des traces de sang apparaissent dans les selles d’enfants. La raison la plus courant à cela (dans 90 % des cas selon le Seattle Children’s Hospital) sera une fissure anale. Elle est typiquement causée par le passage de selles particulièrement larges ou dures. D’autres raisons possibles incluent l’infection cutanée de Strep, une diarrhée d’origine bactérienne, et la colique provoquée par le lait de vache chez le nourrisson.
13. Symptôme de traces de sang dans les selles
Si vous trouvez des traces de sang dans vos selles, il est possible que votre corps connaissent d’autres symptômes en parallèle. Certains symptômes peuvent aider votre médecin à en découvrir la cause sous-jacente, avant même que vous ne réalisiez de tests.
Les symptomes souvent présents en plus de traces de sang dans les selles sont :
- Douleur abdominale
- Fatigue
- Faiblesse
- Essoufflement
- Peau pâle
- Douleur rectale
14. Apparition de sang dans les selles
Le sang dans les selles peut apparaitre de différentes manières. Vous pouvez remarquer du sang sur votre papier toilette après vous être essuyé, voir du sang dans l’eau des toilettes après vous être soulagé, ou noter une différence dans la couleur de vos selles. Si vos selles sont décolorées, cela peut se voir de différentes manières. Vos selles peuvent avoir une couleur rouge vif ou avoir des traces de rouges. Dans certains cas, vos selles auront une couleur sombre et goudronneuse.
Le sang dans les selles ne sera pas toujours visible
Certaines personnes peuvent avoir dû sang dans leurs selles sans même s’en apercevoir. Cela est dû aux faibles quantités de sang, qui ne seront pas visibles à l’oeil nu et ne peuvent être observées qu’avec un microscope. Dans ce cas, le sang peut être découvert suite à un test en laboratoire, et ne sera donc pas la raison pour laquelle vous vous rendrez chez votre médecin.
16. Facteurs de risque
Tout le monde peut avoir du sang dans ses selles, mais vos risques seront plus élevés en fonction de vos antécédents médicaux.
Les facteurs qui augmentent vos risques de trouver du sang dans vos selles incluent :
- Des antécédents de saignements dans l’estomac ou d’hémorroïdes
- De précédents ulcères gastroduodénaux
- Maladie intestinale inflammatoire non diagnostiquée ou diagnostiquée
- Risque génétique de cancer colorectal ou gastro-intestinal supérieur
17. Diagnostiquer des traces de sang dans les selles
Votre médecin tiendra compte de vos antécédents médicaux, de vos symptômes et de la sévérité de votre condition pour diagnostiquer les raisons expliquant la trace de sang dans vos selles. A partir de ces données, il peut demander d’autres tests.
Un test possible sera le lavage nasogastrique. Il consiste à prélever le contenu de l’estomac à travers un tube pour savoir s’il y a du sang dans l’estomac. D’autres tests qui pourraient être commandés sont les radiographies au baryum, l’angiographie ou des options plus invasives telles qu’une endoscopie, une coloscopie ou une laparotomie.
18. Traitements contre le sang dans les selles
Il existe plusieurs techniques recommandées pour traiter le sang dans les selles. Celle que vous conseillera votre médecin dépendra de votre état de santé actuel, et des résultats de vos tests.
- Arrêter le saignement – les médecins peuvent être en mesure de contrôler le saignement avec des procédures telles qu’une endoscopie ou une angiographie.
- Médicaments – certains médicaments peuvent être prescrits pour traiter la colite ulcéreuse ou une autre maladie traitable par des médicaments.
- Chirurgie – certains patients peuvent nécessiter une intervention chirurgicale pour retirer des polypes ou des parties du côlon endommagées par la maladie.
- Changements de mode de vie – une alimentation riche en fibres peut aider à soulager la constipation causée par les hémorroïdes et les fissures anales.
- Bains – s’asseoir dans de l’eau tiède peut aider à soulager les fissures et les hémorroïdes.
Ne prenez que les médicaments qui vous seront prescrits par votre médecin après avoir réalisé un diagnostic.
19. Possibles complications
Si des traces de sang dans vos selles ne sont pas traitées pendant une longue période, Healthgrades note des risques de complications. Cela inclut l’anémie, de sévères pertes de sang, ou un choc. La cause sous-jacente de ces traces de sang dans vos selles peut également progresser et conduire au décès du patient. Par exemple, un ulcère gastroduodénal pourrait se mettre à saigner. Vous pourriez également développer une occlusion intestinale ou un traumatisme abdominal grave. Pour éviter d’autres complications, consultez un professionnel de la santé dès que possible.
20. Quand consulter un médecin
La présence de sang dans les selles est une condition médicale sérieuse. Elle peut être le symptôme d’une affection comme la colite ischémique, l’angiodysplasie, voire un cancer. C’est pourquoi il est important de consulter un médecin dès que vous remarquez l’apparition de sang dans les selles afin de commencer les traitements.
La bonne nouvelle est que l’apparition de sang dans vos selles n’est pas toujours le signe d’un problème grave. Cela peut être le résultat d’une fissure anale ou d’hémorroïdes. Avec le bon traitement prescrit par votre médecin, vos selles reviendra rapidement à la normale.