L’accident vasculaire cérébral (AVC) est une cause importante de mortalité et de handicap en Amérique du Nord. C’est une urgence médicale. Les chercheurs estiment que chaque année, environ 500 000 Américains ont un premier AVC et qu’environ 20 % meurent sous 30 jours. Les deux types d’AVC sont l’AVC ischémique et l’AVC hémorragique. Le type le plus commun est l’AVC ischémique (85 %), qui survient lorsque l’artère qui transporte le sang oxygéné au cerveau se bloque par un caillot sanguin. L’AVC hémorragique survient lorsqu’une artère du cerveau se rompt ou laisse s’échapper du sang, ce qui peut endommager les cellules en exerçant une pression.
Voici dix facteurs de risque d’AVC…
1. AVC précédent ou accident ischémique transitoire (AIT)
Souffrir d’un premier AVC est un facteur de risque important de développer un AVC récurrent. La National Stroke Association estime qu’au moins 25 à 35 % des Américains qui ont un AVC chaque année développeront un AVC récurrent dans leur avenir. Sous 5 ans de l’AVC initial, le risque d’AVC récurrent peut augmenter de plus de 40 %. Dans un délai de 5 ans après un AVC, 24 % des femmes et 42 % des hommes expérimenteront un AVC récurrent.
Un accident ischémique transitoire (AIT) ou mini-AVC peut avoir les mêmes symptômes qu’un AVC, mais les symptômes se résolvent en quelques minutes à quelques heures (habituellement moins de 24 heures). Les symptômes peuvent inclure faiblesse, troubles de la diction, troubles visuels, maux de tête et étourdissement. L’AIT est une urgence médicale, car c’est un facteur à risque important d’AVC. Selon la National Stroke Association, 40 % des individus qui ont souffert d’un AIT auront un AVC. Presque 50 % des AVC surviennent quelques jours après l’AIT.
2. Hypertension artérielle
L’hypertension artérielle est un facteur à risque important d’AVC. Un article publié dans le magazine Hypertension rapporte que cette maladie affecte environ 43 millions d’individus aux États-Unis. Chez un individu de plus de 60 ans, l’hypertension est définie par une pression artérielle de plus de 150/90 mm Hg. Chez un individu de moins de 60 ans, l’hypertension est définie par une pression artérielle de plus de 140/90 mm Hg. Un article publié dans les Archives of Internal Medicine rapporte que moins de 30 % des personnes traitées pour un AVC ont une tension artérielle plus base que 140/90 mm Hg.
L’hypertension est le facteur le plus commun et le plus traitable d’un AVC. Réduire la tension artérielle réduit le risque d’AVC. Un article publié dans le magazine Lancet rapporte qu’une réduction de la pression sanguine diastolique de 5 à 6 mm Hg réduit de 42 % le risque d’AVC. Une étude appelée Systolic Hypertension in the Elderly Program (SHEP) montre que le traitement de l’hypertension systolique isolée chez les séniors réduit de 36 % le risque d’AVC.
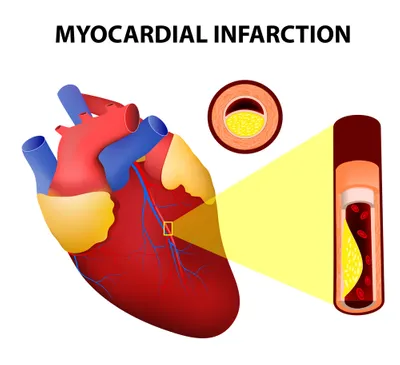
3. Infarctus du myocarde
L’infarctus du myocarde (IDM) ou crise cardiaque est un facteur de risque important de l’AVC. Il est directement lié et causé par l’athérosclérose, le durcissement des artères par la plaque du cholestérol. Un article publié dans le magazine Chest rapport que l’incidence d’AVC ischémique est d’environ 1 à 2 % par an après un IDM. Un essai clinique en Israël a conclu que le risque d’AVC était le plus important dans le premier mois après l’IDM (31 %).
Le traitement pour empêcher l’AVC après un IDM peut inclure des anticoagulants oraux (diluants du sang) et des agents antiplaquettaires. L’anticoagulant oral coumaphène (Coumadin) est recommandé chez les individus ayant souffert d’un IDM avec fibrillation atriale persistante, réduction du fonctionnement du ventricule gauche ou caillot sanguin dans le ventricule gauche. Une étude de l’American College of Physicians a rapporté une réduction des AVC après l’IDM d’environ 1 % par an avec le coumaphène. Un article publié dans les Annals of Internal Medicine et utilisant les mêmes lignes directrices a suggéré que l’aspirine, un agent antiplaquettaire, réduisait d’environ 30 % le risque d’AVC après un IDM.
4. Diabète
Le diabète est l’un des diagnostics médicaux les plus communs, et est un facteur de risque établi d’AVC. Il existe deux types de diabètes : le type I et le type II. Le diabète de type I survient lorsque le pancréas ne produit plus d’insuline. L’insuline est une hormone qui réduit la glycémie (taux de glucose dans le sang). Le diabète de type II survient lorsque les tissus du corps résistent à l’action de l’insuline. Les deux types de diabète entrainent des taux élevés de glucose dans le sang, l’hyperglycémie.
Le diabète est diagnostiqué lorsqu’à jeun, le taux de glucose dans le sang est égal ou dépasse 126 mg/dl. Les individus diabétiques ont un risque accru d’AVC ischémique. L’American Diabetes Association (ADA) rapporte que les individus diabétiques ont 1,5 fois plus de chance d’avoir un AVC que les non diabétiques. Les diabétiques ont également plus de risque de souffrir d’hypertension et d’hyperlipidémie (cholestérol élevé), ce qui augmente encore plus le risque d’AVC. Le United Kingdom Prospective Diabetes Study (UKPDS) démontre une réduction de 25 % d’AVC grâce à un contrôle plus important de la glycémie.
5. Fibrillation atriale
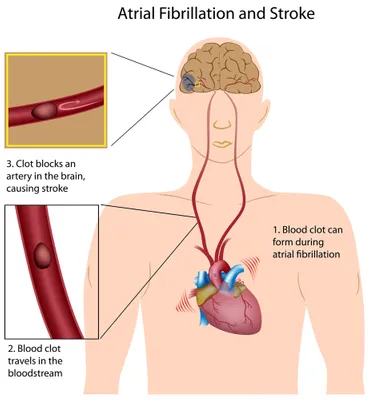
La fibrillation atriale (FA) est une arythmie cardiaque (trouble du rythme cardiaque) qui augmente le risque d’AVC. Elle touche les cellules myocardiques auriculaires supérieures du cœur, les atria. Au lieu de se contracter efficacement, les atria tremblent, ce qui peut entrainer des caillots sanguins. Si un morceau du caillot se détache, il peut aller bloquer une artère du cerveau et empêcher la circulation sanguine. Le processus est appelé ischémie. Si l’ischémie dure suffisamment longtemps, elle peut entrainer une nécrose, la mort de cellules cérébrales.
Une étude publiée dans les Archives of Internal Medicine conclut que les individus souffrant de FA ont deux fois plus de risque de mortalité que les individus non atteints. La Framingham Heart Study a calculé un risque d’AVC de 5 % par an chez les individus atteints de FA non valvulaire. Une étude publiée dans le magazine Chest a découvert que les individus souffrant de FA valvulaire avaient un risque encore plus important (17 fois plus) d’AVC par rapport aux individus non atteints.
6. Hyperlipidémie
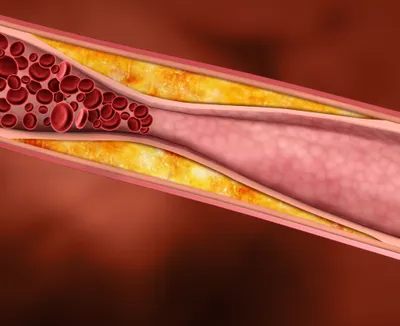
L’hyperlipidémie, ou un taux élevé de cholestérol dans le sang est un facteur de risque établi pour l’AVC. Le cholestérol est une substance cireuse et adipeuse fabriquée dans le foie. Il est également ingéré via les aliments que nous consommons. L’excès de cholestérol finit par être déposé sur les parois des artères. L’hyperlipidémie fait référence à des niveaux élevés de cholestérol total et de lipoprotéines de basse densité (LDL). Le LDL est souvent appelé le ‘mauvais cholestérol’ à cause de son rôle dans le développement de l’athérosclérose, qui peut mener à une maladie coronarienne et à un AVC ischémique.
Les statines sont une catégorie de médicaments habituellement utilisés pour traiter l’hyperlipidémie. Des exemples de statines incluent l’atorvastatine (Tahor), la rosuvastatine (Crestor), la pravastatine (Pravadual), la simvastatine (Zocor) et la fluvastatine (Lescol). Une revue scientifique publiée dans le Journal of the American Medical Association (JAMA) conclut que le traitement de l’hyperlipidémie avec des statines entraine une réduction de 25 % du risque d’AVC mortel et non mortel. Chez les individus plus à risque, la cible recommandée est de réduire le LDL a moins de 100 mg/dl.
7. Sténose carotidienne
La sténose carotidienne est un facteur de risque important de l’AVC. Les artères carotides sont des vaisseaux sanguins majeurs dans le cou qui fournissent du sang au cerveau, au cou et au visage. Il y a une artère carotide droite et gauche. La sténose carotidienne, ou le rétrécissement des artères carotides est habituellement dû à l’athérosclérose (durcissement des artères dû à la plaque de cholestérol). La plaque de cholestérol dans les artères carotides peut se fragmenter et voyager vers le cerveau, entrainant un AVC.
Le risque d’AVC augmente avec la sévérité de la sténose carotidienne, qui peut être déterminée par angiographie cérébrale (radiographie des artères carotides après injection d’un agent contrastant). Durant l’étude Asymptomatic Carotid Atherosclerosis Surgery (ACAS), les hommes souffrant de sténose carotidienne asymptomatique de 60 à 99 % montraient une réduction absolue de 66 % d’AVC et de risque de décès en subissant une endartériectomie carotidienne. Durant cette opération, un chirurgien cardiovasculaire ouvre l’artère carotide et retire la plaque de cholestérol.
8. Tabagisme
Les chercheurs ont établi que le tabagisme était un facteur à risque d’AVC puisqu’il entraine un endommagement direct du cœur et des vaisseaux sanguins. La nicotine peut significativement augmenter la tension artérielle. Le monoxyde de carbone de la fumée de cigarette réduit la quantité d’oxygène qui atteint les tissus du corps, y compris le cerveau. Une étude publiée dans le British Medical Journal a découvert que le risque d’AVC doublait chez les gros fumeurs par rapport aux fumeurs légers.
L’exposition secondaire à la fumée de cigarette peut également endommager le système cardiovasculaire et même augmenter le risque d’AVC chez les non-fumeurs. L’utilisation de la pilule combinée au tabagisme augmente le risque d’AVC de manière importante. Il n’est jamais trop tard pour arrêter de fumer. Une étude publiée dans Family Practice a découvert que le simple conseil d’un professionnel de la santé durant les rendez-vous routiniers avait un impact appréciable sur l’arrêt du tabagisme. Une étude clinique publiée dans le Journal of the American Medical Association (JAMA) rapporte que le risque accru d’AVC disparait sous 5 ans à partir de l’arrêt de la cigarette.
9. Excès d’alcool
La consommation excessive d’alcool peut augmenter le risque d’AVC. Le centre de contrôle et de prévention des maladies (CDC) américain rapporte qu’une boisson alcoolisée standard équivaut à 14 grammes d’alcool pur. Cette quantité d’alcool pur est présente dans une bière de 33 cl à 5° d’alcool, 23 cl de liqueur de malt à 7° d’alcool, 14 cl de vin à 12° d’alcool, et 4,5 cl d’alcool spiritueux ou liqueur à 40° d’alcool (gin, rhum, vodka ou whisky).
Les recommandations alimentaires américaines définissent la consommation d’alcool modérée et judicieuse à maximum 1 verre par jour pour les femmes et 2 verres par jour pour les hommes. Un essai clinique à Hawaï a découvert que la consommation d’alcool a un effet direct de dose-dépendance sur le risque d’AVC hémorragique. Une étude publiée dans le New England Journal of Medicine propose une relation sous forme de courbe en J entre la consommation d’alcool et l’AVC ischémique, qui fait référence à un effet protecteur chez les buveurs légers et un risque accru d’AVC chez les gros buveurs.
10. Hérédité
L’hérédité fait référence au passage de traits familiaux d’une génération à une autre via les gènes. Le gène est l’unité de fonctionnement physique de base dans l’hérédité. Les gènes, qui sont composés d’ADN, fournissent des instructions pour produire des molécules appelées protéines. Chaque individu a deux copies de chaque gène, hérité de chaque parent. L’Human Genome Project estime que les êtres humains ont entre 20 000 et 25 000 gènes.
Le risque d’AVC d’un individu peut être plus important si un parent, un grand-parent, un frère ou une sœur a souffert d’un AVC. Les chercheurs de l’Université de Boston ont découvert que les enfants dont les parents avaient souffert d’un AVC avant 65 ans avaient plus de risque de souffrir eux-mêmes d’un AVC. Même en contrôlant les facteurs de risque traditionnels d’AVC (hypertension, diabète, tabagisme et crise cardiaque), les chercheurs ont conclu que les participants à l’étude avaient 2 fois plus de risque d’AVC à n’importe quel âge, et 4 fois plus de risque d’avoir un AVC avant 65 ans.